Kaikkialla maailmassa mietitään, miten terveydenhuolto tulisi organisoida niin, että se olisi samanaikaisesti tehokasta ja kustannustasoltaan kestävällä pohjalla. Terveydenhuollon kustannusten, laadun ja saatavuuden tasapainottaminen on myös keskeinen keskustelunaihe Yhdysvalloissa. Professori Joel Shalowitz Northwestern Universitystä kertoi, millaisia muutoksia maan terveydenhuollossa on meneillään. Hän tarkasteli Yhdysvaltain terveydenhuollon tilaa kustannusten, laadun, saatavuuden ja organisoinnin näkökulmista.
Shalowitz keskittyi kertomaan pääkohtia Yhdysvaltain terveydenhuoltotilanteesta. Puhuessaan kustannuksista Shalowitz tarkoitti rahavirtoja ja laskutusta, ei kirjanpidollisia eriä. Kustannukset muodostuvat palveluiden yksikköhinnoista, käytetyistä palvelumääristä (volyymi) ja annetun palvelun tasosta (intensiteetti). Sillä, miten terveydenhuoltoa organisoidaan, on suuri merkitys näihin kaikkiin.
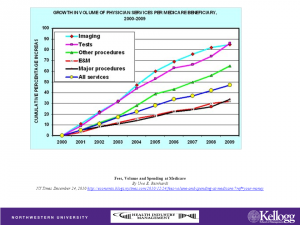
Kustannusseurannassa kiinnitettävä huomiota palveluiden yksikköhintoihin, käytettyjen palveluiden määrään ja palvelun laatutasoon. Yhdysvaltain terveydenhuollon kustannusten noususta kolmannes tulee palvelujen yksikköhinnoista ja kaksi kolmannesta annettujen palveluiden määrästä ja palvelun tasosta. Yhdysvalloissa kontrolloidaan vain yksikköhintoja. Määrien kontrollointi tarkoittaisi palveluiden säännöstelyä ja se on poliittisesti erittäin arka asia. Palvelun tason kontrollointi tarkoittaisi Yhdysvalloissa teknologian sääntelyä ja toisin kuin esim. monissa Euroopan maissa Yhdysvalloissa ei ole keskitettyä toimielintä, jolla olisi valta tehdä sellaista.
Palveluiden yksikköhinnat nousussa. Palveluiden yksikkökustannushinnat ovat nousseet Yhdysvalloissa yli määritellyn kestävän kustannustason. Lainsäädännöllä on yritetty suitsia kustannusten nousua, mutta poliittinen tahto ei ole riittänyt pitämään asetetuista rajoista kiinni ja tekemään tarvittavia leikkauksia aikanaan. Tällä hetkellä julkisen sektorin terveydenhuollon alijäämän kattamiseen tarvittaisiin 30 % leikkausta lääkäreiden palkkioista.
On paljon tutkimuksia, joissa on osoitettu, että palvelujen yksikköhinnan leikkaamisella ei ole saavutettu toivottua tulosta. Tällaisessa tilanteessa palveluntarjoajat joko lisäävät annettujen palvelujen määrää tai hoidon tasoa.
Palveluiden käytön määrään tulossa selkeä nousu. Shalowitz kertoi, että esimerkiksi Yhdysvalloissa sekä lääkäripalvelujen että tutkimusten määrä on noussut. Jos uusi terveydenhuoltolaki tulee voimaan, terveydenhuollon piiriin tulee 40 miljoonaa uutta ihmistä vuonna 2014, mikä tarkoittanee huikeaa palveluiden määrän lisääntymistä.
Yhdysvalloissa sairaalat palkitsevat edelleenkin lääkärit palvelujen tuottamisen määristä: yli 90 % lääkäreiden saamista bonuksista tulee toimenpiteiden määristä – tilanteessa, jossa lääkäreitä tulisi kannustaa laadukkaaseen ja kustannustehokkaaseen palvelun.
”Defencive medicine” eli tutkimusten tekeminen potilaille hoitovirhekanteilta suojautumiseksi on tavallista. Shalowitzin mukaan tämä nostaa kustannuksia ja näköpiirissä ei ole tähän liittyvän lainsäädännön muuttamista.
Laskutusta lisätty nostamalla palveluiden tasoa. Yhdysvalloissa lääkäreiden palkkiot muodostuvat sekä heidän antamistaan palveluista että käyttämistään tarvikkeista. Esimerkiksi lääkäri voi laskuttaa 6 % ostohinnan lisäksi potilaalleen toimittamastaan lääkkeestä. Shalowitzin mukaan tämä on johtanut siihen, että lääkärit käyttävät mieluummin kalliimpia lääkkeitä kuin halvempia lääkkeitä. Toisaalta geneeristen lääkkeiden käyttö on laskenut reaalikustannuksia.
Hintoja on nostettu myös palvelun tason nostamalla: toimenpiteeseen, jonka aikaisemmin teki vain yksi lääkäri, on otettu muitakin erikoislääkäreitä mukaan ja sitä kautta nostettu laskutusta.
Tietotekniikka nostaa palveluiden teknistä tasoa ja kustannuksia. Potilastietojärjestelmien ja eReseptin käyttöönotto on lisännyt kustannuksia ja lähivuosina tapahtuva siirtyminen ICD10-tautiluokitukseen tulee myös lisäämään terveydenhuollon kustannuksia.
Palveluiden saatavuus uhattuna. Jos 40 miljoonaa uutta ihmistä tulee terveydenhuoltojärjestelmään vuonna 2014, maassa tulee olemaan valtava pula terveydenhuollon henkilökunnasta. On arvioitu, että vuonna 2025 puuttuu 130 000 lääkäriä. Shalowitz kertoi, että erityisesti perusterveydenhuolto on uhattuna, sillä lääkäriksi valmistuneet mieluummin erikoistuvat kuin jäävät perusterveydenhuoltoon eikä maan koulutuskapasiteetti riitä tuottamaan tarvittavaa määrää sairaanhoitajaharjoittelijoita ja apulaislääkäreitä.
Ratkaisuna vakuutusyhtiöiden toiminnan sääntely? Vuonna 2014 astuu voimaan laki, joka sääntelee vakuutusyhtiöiden toimintaa. Osavaltioiden viranomaiset tulevat määrittämään tarjottavat palvelut, palveluiden hinnat ja voittomarginaalit. Tämä on jo johtanut siihen, että vakuutusyhtiöt ovat alkaneet siirtää palvelutuotantoon liittyviä riskejä ja vastuita palveluiden tuottajille. Vakuutusyhtiöt ovat myös alkaneet vetäytyä tavanomaisesta vakuutustoiminnasta: osa tarjoaa palveluita enää vain suurille yrityksille, joilla on oma sairausvakuutusjärjestelmänsä.
Ratkaisuna väestöpohjaiset palvelutuotantoverkostot? Väestöpohjaisella palvelutuotantoverkostolla tarkoitetaan palvelutuottajien verkostoa (sairaaloiden, lääkäreiden ja muiden palveluntuottajien fuusioituminen tai koordinoitu verkosto), joka järjestää tietylle väestölle koordinoidun terveyspalveluiden jatkumon eli perusterveydenhuollon, akuutin hoidon, pitkäaikaishoidon, kuntoutuksen, mahdollisesti vakuutukset, jne. Se kantaa kliinisen ja taloudellisen vastuun alueensa terveydenhuollosta. Laadun mittaaminen, johtaminen, näyttöön perustuva lääketiede ja toimenpidekohtaiset maksut tulevat yhä tärkeämmiksi tässä järjestelmässä. Toisaalta se, että asiakas voi mennä mihin tahansa verkoston yksikköön hakemaan apua, tarkoittaa käytännössä sitä, että lääkärit ja organisaatiot eivät enää voi ottaa kokonaisvastuuta asiakkaan hoidon laadusta eivätkä hoidon kuluista.
Uutta tässä järjestelmässä on koko hoitoketjun yhteishinnoittelu: sen sijaan, että toimenpiteistä laskutetaan erikseen, hinta kattaa koko hoitoketjun. Hoitoketjujen yhteishinnoittelulla haetaan säästöjä: tulosta tehdäkseen palveluntuottajien on keskityttävä kulujen minimointiin ja toimintojen tehostamiseen voiton maksimoinnin sijaan.
Käytännössä palveluverkosto rakennetaan niin, että sairaalat ostavat perusterveydenhuollon ja erikoisalojen lääkäreiden praktiikat itselleen. Shalowitzin aiemman kokemuksen perusteella tämä tulee tarkoittamaan sekä kustannusten nousua että tehokkuuden laskua. Kustannusten nousua sikäli, että uuden lääkärin koulutuskulujen kattamiseksi lääkäreiden on joko tehtävä enemmän töitä tai lisättävä tilauksia. Tehokkuuden laskua sikäli, että kun yrittäjästä tulee työntekijä hänen työtehonsa laskee.
Ratkaisuna hoitoa koordinoivat lääkärit? Sairaaloiden tehottomuutta paikkaamaan Yhdysvalloissa palkataan lääkäreitä, joiden tehtävänä on pitää huolta potilaan hoidon sujuvuudesta sairaaloissa (hospitalist). Heidän ansiostaan sairaalahoitopäivien määrä on vähentynyt, mutta samalla koko hoitoketjun kustannukset ovat nousseet hoidon koordinaation rikkoutuessa. Tähän ongelmaan on ehdotettu ratkaisuksi uutta virkaa: palkataan kokonaisvaltaisesti hoitoa koordinoivia lääkäreitä (comprehensivist) eli lääkäreitä, jotka huolehtivat hoidon sujuvuudesta sekä sairaalassa että avohoidossa. Nämä tekisivät pitkälti sitä mitä yleislääkärit ovat perinteisesti tehneet, mutta nyt uutena toimijana yleislääkäreiden rinnalla.
Shalowitzin mukaan teollisuudessa on nähty jo vuosia sitten, että mitä useampi vaihe prosessissa on, sitä suurempi on virheiden todennäköisyys. Jos halutaan lisätä tehokkuutta, on vähennettävä vaiheiden määrää. Sama koskee terveydenhuoltoa: prosessien yksinkertaistaminen lisää tehokkuutta paremmin kuin lisätoimijat.
Ratkaisuna tiettyjen sairauksien hoitoon keskittyneet yritykset? Yhdysvalloissa on yrityksiä, jotka ovat keskittyneet tiettyjen yleisten sairauksien (esim. sydänviat, sokeritauti, astma) hoitoon. Vaikka tällaisen toiminnan tuloksellisuudesta on vain vähän ja osin ristiriitaista näyttöä, Washington sijoittaa siihen valtavia summia. Shalowitzin mielestä tuottavuuden ongelma tässä on sama kuin koordinoivien lääkäreidenkin kohdalla: tämä lisää hoidon pirstaloitumista.
Mikä voi mennä pieleen uudessa järjestelmässä? Shalowitz on huolissaan tulevan järjestelmän osalta mm. siitä, että
- kokonaisvastuu asiakkaan hoidon laadusta ja hoidon kuluista murenee, kun potilaat voivat siirtyä vapaasti palvelutuotantoverkon sisällä
- kustannusten taustalla olevia todellisia ongelmia ei ole selvitetty
- kroonisesti sairaiden hoito ei ole yritysten näkökulmasta kannattavaa
- perusterveydenhuollon lääkäreistä on kova pula
- laatu otetaan huomioon palkassa aiemman menestyksen mukaan, ei tämänhetkisen työn laadun perusteella
- suuret klinikat (esim. Geisinger, Mayo, Cleveland), jotka ovat jo tehostaneet toimintaansa mm. kehittämällä hoitoketjuja ja kommunikaatiota ja näin saaneet kulut laskemaan merkittävästi, eivät aio osallistua tähän ohjelmaan
Kysymys: Jos Shalowitzilla olisi valta, millaiseksi hän rakentaisi Yhdysvaltain terveydenhuoltoa tulevaisuudessa?
Shalowitz totesi, että perusteellisen ratkaisun antaminen veisi kolme tuntia: Hän tiivisti oman ratkaisunsa vastuisiin, prosesseihin ja laadun monitorointiin, arvottamisen sekä tavoitteiden asettamiseen.
Shalowitz esitykset terveydenhuollon rakenteiden muuttamiseksi
- terveydenhuollon tulisi toimia väestövastuulla
- palveluidentuottajilla tulisi olla paitsi vastuu, myös riittävästi valtaa voidakseen kantaa vastuunsa
- prosessien väljyydet ja tukokset tulisi karsia pois
Shalowitz esittämät portaat hyvään palvelun laatuun
- toiminnan tulee perustua luottamukseen ja vapaaehtoisuuteen
- toiminnan tulee olla suoriteperusteista, prosesseihin painottuvaa ja suoritteita seurataan
- toiminnalla tulee olla selkeät tavoitteet
- toiminnan tulee olla avointa ja läpinäkyvää niin tavoitteiden kuin tulostenkin osalta
- työntekijät palkitaan tulosten perusteella, esim. julkisen kunniamaininnan voisi saada lääkäri, jonka verenpainepotilaista 75 % on saanut verenpaineensa suositusten mukaiselle tasolle
Kysymys : Valvovien tahojen asettamien vaatimusten vuoksi lääkäreiden täytyy tehdä osin ”kevyin” perustein” tutkimuksia, mikä lisää kustannuksia. Mitä Yhdysvalloissa on keskusteltu tästä?
Shalowitzin mukaan tilanne todellakin on se, että lääkäreille maksetaan tarpeettomien tutkimusten tekemisestä, jotka suojaavat hoitovirhekanteilta. Eri osavaltioissa on erilaiset säädökset hoitovirheiden osalta. Joissain osavaltioissa on yritetty tehdä hoitohenkilökunnalle ohjeistusta, jota noudattamalla hoitovirhekanteista voisi välttyä, mutta lakimiehet, joista osa saa ansionsa tällaisten kanteiden ajamisesta, ovat vastustaneet tätä erittäin pontevasti. Toinen ratkaisu on ollut päätöksentekotukijärjestelmät eli tietojärjestelmät, jotka ehdottavat, mitä tutkimuksia milloinkin voisi/tulisi tehdä. Ne myös muistuttavat kontrollitutkimuksista. Näiden ohjelmien ohjeita noudattamalla hoitovirhekanteiden määrää on saatu laskettua.
Kysymys: Mikä on ennaltaehkäisevän toiminnan mahdollisuus USA:n terveydenhuoltojärjestelmässä?
Shalowitzin mielestä kaikki terveitä elämäntapoja edistävä toiminta on erittäin tärkeää. Ongelmana on vain se, että ihmiset ovat haluttomia tällaiseen. Esimerkiksi Yhdysvalloissa erään vakuutusyhtiön kyselyn mukaan vastaajat halusivat mieluummin nykymuotoisen vakuutuksen kuin halvemman vakuutuksen, jonka edellytyksenä olivat terveelliset elämäntavat. Yhdysvalloissa koulutetaan ”social marketing”-asiantuntijoita eli ihmisiä, jotka auttavat muita terveisiin elämäntapoihin. On tärkeää, että terveiden elämäntapojen kannustimet ovat ihmisille helppoja toteuttaa. Shalowitz mielestä Pohjois-Karjala-projektin tyyppistä toimintaa tarvitaan lisää.
Kysymys: Työn laadun arvioiminen on tärkeää, muttei helppoa. Esimerkiksi on kaksi lääkäriä, joista toinen ottaa vastaan 6-8 potilasta tunnissa, mutta vain harvoin diagnoosit sattuvat kohdalleen, ja toinen kaksi potilasta tunnissa ja diagnoosit ovat oikein. Miten työn laadusta tulisi palkita? Mitä tekisit tällaisessa tilanteessa?
Shalowitz totesi, että usein laadun osalta keskitytään vain poistamaan huonosti töistään suoriutuvat ja ajatellaan, että se riittää. Ensimmäisen lääkärin kohdalla Shalowitz miettisi sitä, miksi hän ottaa niin paljon potilaita vastaan (onko kyse toimintakulttuurista, aiheuttaako organisaatio määrällisiä paineita) ja vaikuttaako se toiminnan laatuun. Shalowitz auttaisi myös toista lääkäriä miettimään tapaansa toimia. Nimittäin tuo toinen lääkäri on selvästi hyvä lääkäri ja olisi kaikkien etu, jos hän voisi ottaa enemmän potilaita vastaan. Jos hitaus johtuu usein siitä, että tämä toinen lääkäri tekee muiden työt eli perehtyy kunnolla potilaan asioihin, Shalowitz etsisi sellaisia tietojärjestelmiä, joiden avulla tietojen läpikäyminen olisi nopeampaa kuin nykyisillä järjestelmillä tai papereista. Valitettavasti vain tällä hetkellä tietojärjestelmät enemmänkin hidastavat kuin nopeuttavat työtä.
Tarkemmin Joel Shalowitzin ajatuksia ja lähteitä kalvoilta (lataa tästä litteroituna enlanninkielisinä 2312 kb; kalvot suomenkielisillä muistiinpanoilla tästä 2437 kb), jotka ovat katsottavissa tästä:
[meteor_slideshow slideshow=”th_shalowitz”]